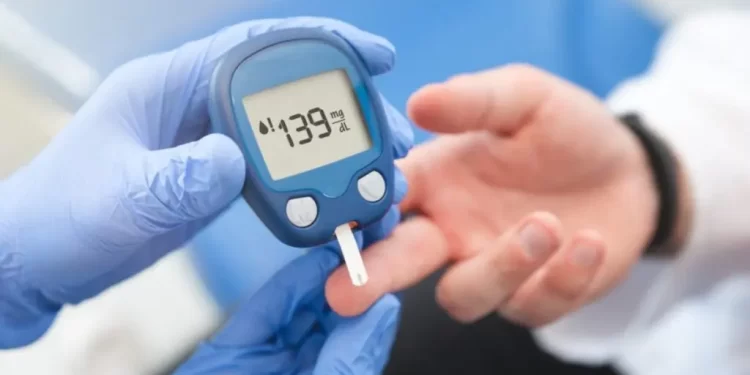
Não faz muito tempo o endocrinologista Fernando Valente, diretor da Sociedade Brasileira de Diabetes (SBD), recebeu em seu consultório uma jovem que havia sido diagnosticada com pré-diabetes, condição em que os níveis de glicose (açúcar) no sangue estão acima do normal, mas não altos o suficiente para serem classificados como diabetes tipo 2. O problema é que não era esse o quadro da moça. Na verdade, ela tinha diabetes MODY.
Casos como esse são exemplos de uma realidade pouco conhecida: as várias outras formas de diabetes, para além dos tipos 1 e 2. Um diagnóstico correto pode mudar o tratamento a ser realizado e influencia na melhora (ou piora) do quadro, explica o endocrinologista.
Como parâmetro, o diabetes tipo 1 é uma doença autoimune em que o sistema imunológico do paciente destrói as células beta do pâncreas, responsáveis pela produção de insulina, resultando em pouca ou nenhuma produção do hormônio. Como consequência, a glicose permanece no sangue em vez de ser usada como energia.
A apresentação dos sintomas geralmente é abrupta: o paciente urina em excesso, sente muita sede e emagrece sem motivo. Para confirmar o diagnóstico, pode ser feito um exame de sangue para buscar os anticorpos que atestam a origem autoimune da doença. A partir do diagnóstico, inicia-se imediatamente o tratamento com insulina.
O quadro é mais comum em crianças e adolescentes, mas pode ser diagnosticado em qualquer idade, com uma alta recente nos casos de diabetes tipo 1 em adultos. Além disso, estima-se que, atualmente, metade das pessoas com a doença esteja com sobrepeso. Esses fatores podem, inicialmente, fazer com que ela seja confundida com o diabetes tipo 2.
Já o diabetes tipo 2 é o mais comum. Ele geralmente é associado à obesidade e ao envelhecimento, e se manifesta principalmente na vida adulta.
Ele é caracterizado por resistência à insulina e deficiência parcial de secreção do hormônio pelas células beta pancreáticas, bem como por alterações na secreção de hormônios intestinais como GLP-1 e GIP (incretinas). Em outras palavras, a doença surge quando o organismo não consegue usar adequadamente a insulina que produz ou não produz insulina suficiente para controlar a glicemia.
O tratamento é feito tanto com mudanças no estilo de vida quanto com medicamentos como a metformina ou os análogos de GLP-1 (canetas para diabetes, como Ozempic e Mounjaro). Nem todo paciente com diabetes tipo 2 precisa de insulina, mas, quando os remédios já não são suficientes para controlar a glicemia, ela pode ser usada.
Para além desses dois tipos, há uma série de outras manifestações do diabetes:
Diabetes MODY
Sigla para Mature Onset Diabetes of the Young (diabetes com início na maturidade do jovem), a doença costuma se manifestar antes dos 25 anos e é caracterizada por uma mutação genética na função da célula beta, que produz insulina.
Devido ao caráter genético, a principal suspeita acontece quando o paciente tem muitos parentes acometidos por diabetes. Normalmente há integrantes de três gerações da família com a doença, diz Valente.
Para confirmar o diagnóstico clínico, é possível fazer um painel genético para pesquisar a mutação nos genes associados à doença.
A importância do diagnóstico correto está na prescrição do tratamento adequado, alerta Valente. Para MODY, não é usada a insulina, mas a sufonilureia, medicamento disponível no Sistema Único de Saúde (SUS). Eventualmente, porém, a doença pode evoluir para a necessidade de insulina.
Diabetes neonatal
Também fruto de uma mutação genética, o diabetes neonatal aparece em bebês. Ele geralmente surge antes dos 6 meses de idade e pode ser uma doença transitória ou permanente.
Por se tratar de um defeito genético na função da célula beta (que afeta um gene diferente do MODY), o diagnóstico também precisa ser confirmado com um painel genético.
Assim como no MODY, os pacientes com a doença costumam responder bem ao tratamento com sufonilureia, o que evita o uso de insulina vitalício, diz o endocrinologista.
Diabetes LADA
Da mesma forma que o diabetes tipo 1, o diabetes latente autoimune do adulto (LADA) é uma doença autoimune e pode ser identificada pela presença de anticorpos (principalmente o anti-GAD) no sangue.
No entanto, diferentemente do tipo 1, a doença progride de forma lenta e surge na vida adulta – fatores que podem levar à confusão com o diabetes tipo 2, mesmo não havendo resistência à insulina.
Por isso, Valente define o LADA como um “intermediário” entre o diabetes tipo 1 e o tipo 2, já que possui um componente autoimune (como o tipo 1), mas surge na vida adulta e tem progressão lenta (como o tipo 2).
O tratamento inicial pode ser feito com a metformina, diz o endocrinologista, mas eventualmente pode evoluir para necessidade de insulina.
Diabetes tipo 3C – secundário a doenças do pâncreas
Também chamado de diabetes pancreatogênico, o diabetes tipo 3c é um tipo de diabetes secundário a doenças do pâncreas, como pancreatite, câncer no pâncreas, hemocromatose (depósito de ferro nos órgãos) e fibrose cística.
O paciente com diabetes tipo 3c não tem característica de excesso de peso e resistência à insulina (como no tipo 2), nem anticorpos (como no tipo 1). A doença surge quando o pâncreas, órgão que produz insulina, é lesado e passa a falhar tanto na produção de insulina quanto de enzimas digestivas.
O diagnóstico é feito pela confirmação de doença ou lesão no pâncreas associada a sintomas como diarreia crônica, perda de peso e deficiência de vitaminas lipossolúveis (A, D, E, K), além de exame para dosagem de enzimas nas fezes.
O tratamento envolve controle alimentar rigoroso, tratamento da doença de base e metformina (podendo evoluir para insulina).
Diabetes secundário a medicamentos
O uso exacerbado e constante de alguns tipos de medicamentos — corticoides, antipsicóticos atípicos, imunossupressores, antirretrovirais, alguns quimioterápicos e hormônios — também pode favorecer o desenvolvimento de diabetes.
Esses medicamentos podem aumentar a resistência à insulina, estimular o fígado a produzir mais glicose e, em alguns casos, prejudicar a secreção de insulina. O resultado é uma elevação persistente da glicose no sangue.
Comumente confundido com o diabetes tipo 2 por surgir na vida adulta, a importância do diagnóstico correto do diabetes secundário a medicamentos se dá pela possibilidade de reverter o quadro ao retirar o medicamento.
Para o diagnóstico, além da glicemia alta, deve haver histórico claro de uso de medicamento, aumento da glicose após o início do tratamento com o remédio e ausência de anticorpos que indiquem doença autoimune.
O tratamento consiste no ajuste ou troca do medicamento, além de dieta e atividade física. Também há possibilidade de uso de antidiabéticos orais, metformina ou insulina.
Diabetes gestacional
Trata-se de uma condição temporária que acontece durante a gravidez e afeta entre 2% e 4% das gestantes. O diabetes gestacional ocorre porque o pâncreas da gestante fica sobrecarregado pelo trabalho imposto pelos hormônios da placenta, que atrapalham a ação da insulina, explica Valente.
Entre os fatores de risco para as gestantes estão:
- idade materna avançada;
- sobrepeso ou obesidade prévia;
- ganho de peso excessivo durante a gestação;
- pré-diabetes;
- histórico familiar de diabetes em parentes de primeiro grau;
- gestação múltipla (gêmeos, trigêmeos etc.);
- gravidez prévia cujo filho nasceu com mais de 4kg;
- triglicérides alto e colesterol HDL baixo (indicativos de resistência à insulina);
- síndrome de ovários policísticos (SOP).
Além disso, fatores comportamentais como sedentarismo, alimentação inadequada e tabagismo também podem contribuir para desenvolver a doença.
Contudo, o diabetes gestacional pode ocorrer em qualquer grávida. Um dos sintomas é o peso do bebê dentro do útero, já que o excesso de glicose leva o pâncreas do feto a produzir muita insulina, diz o endocrinologista. Apesar disso, nem sempre os sintomas são identificáveis e a doença pode ser “silenciosa”.
Por isso, a recomendação é que a gestante faça o teste de glicose em jejum no primeiro trimestre da gravidez. Uma glicemia a partir de 92 mg/dL provavelmente indica diabetes gestacional porque, durante esse período, é esperado que a glicose de gestantes seja reduzida.
Mesmo com resultados normais nos primeiros trimestres, grávidas devem fazer o teste oral de tolerância à glicose a partir da 24ª semana para confirmar que não há diabetes gestacional. O tratamento é composto por mudanças no estilo de vida durante a gestação, com orientação nutricional específica e atividades físicas. Quando não há controle, pode ser usada insulina.
É fundamental tratar a doença porque, quando o bebê é exposto a grandes quantidades de glicose ainda no ambiente intrauterino, há maior risco de crescimento excessivo e, consequentemente, partos traumáticos, hipoglicemia neonatal e obesidade na vida adulta.
O quadro tende a se normalizar após a gestação, mas implica em risco aumentado de desenvolvimento posterior de diabetes tipo 2 para a mãe e para o bebê. No caso deste, o aleitamento materno pode reduzir esse risco.
Diabetes tipo 5
As causas do diabetes tipo 5 ainda não são bem conhecidas, mas evidências apontam que a desnutrição proteico-calórica em fases iniciais da vida pode impactar na formação e/ou proliferação de células pancreáticas que produzem e liberam insulina no sangue.
Situações de desnutrição ainda na vida intrauterina (mães que enfrentam escassez de alimentos durante a gestação) também podem contribuir para essa alteração na formação e funcionalidade de órgãos do bebê.
O perfil de paciente é jovem, com baixo peso (IMC abaixo de 18,5), sem anticorpos que indiquem doença autoimune e sem resistência à insulina (já que ocorre devido ao mau funcionamento do pâncreas). A doença é mais frequente na Ásia e na África, principalmente em homens moradores da zona rural.
No Brasil, não há dados de prevalência de diabetes tipo 5. “Talvez existam casos, mas possivelmente estejam rotulados como diabetes tipo 1 por causa da sobreposição de características, como a idade precoce de aparecimento e o baixo IMC”, diz Valente.
Por não ter produção de insulina, o paciente precisa fazer várias aplicações do hormônio para evitar uma complicação grave. O tratamento envolve também aporte calórico, de proteínas e de micronutrientes adequados.